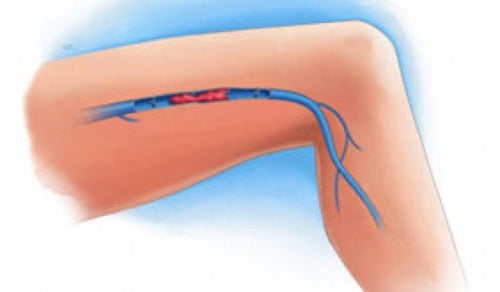
¿Qué es la trombosis venosa profunda?
La trombosis venosa profunda (TVP) es una enfermedad grave que ocurre cuando un coágulo de sangre se forma en una vena ubicada en el interior de su cuerpo. Un coágulo de sangre es un grupo de sangre que está en un estado gelatinoso, sólido. Los coágulos sanguíneos de las venas profundas generalmente se forman en el muslo o en la parte inferior de la pierna, pero también pueden desarrollarse en otras áreas de su cuerpo. Otros nombres para esta condición incluyen tromboembolismo, síndrome post-trombótico y síndrome post-phlebitic.
¿Quién corre riesgo de trombosis venosa profunda?
La TVP ocurre más comúnmente en personas que tienen más de 50 años de edad. Ciertas condiciones que alteran la forma en que su sangre se mueve a través de sus venas pueden aumentar su riesgo de desarrollar coágulos. Éstas incluyen:
• Tener una lesión que daña sus venas
• Sobrepeso, que ejerce más presión sobre las venas de las piernas y la pelvis
• Tener antecedentes familiares de TVP
• Tener un catéter colocado en una vena
• Tomar píldoras anticonceptivas o someterse a terapia hormonal
• Fumar (especialmente uso pesado)
• Permanecer sentado durante mucho tiempo mientras esté en un automóvil o en un avión,
especialmente si ya tiene al menos otro factor de riesgo
Algunas enfermedades y trastornos pueden aumentar el riesgo de tener coágulos de sangre. Estos incluyen trastornos hereditarios de la coagulación de la sangre, especialmente cuando usted tiene al menos otro factor de riesgo. El cáncer y la enfermedad inflamatoria del intestino también pueden aumentar el riesgo de desarrollar un coágulo de sangre. La insuficiencia cardíaca, una condición que hace que sea más difícil para el corazón bombear sangre, también ocurre con un mayor riesgo de coágulos.
Cirugía
La TVP es un riesgo importante asociado con la cirugía. Esto es especialmente cierto si usted está teniendo una cirugía en las extremidades inferiores, como la cirugía de reemplazo de articulaciones. Su médico discutirá el riesgo de TVP si necesita cirugía de reemplazo articular.
El embarazo
Estar embarazada aumenta su riesgo de padecer TVP. Aumento de los niveles hormonales, y un flujo sanguíneo más lento como el útero se expande y restringe la sangre que fluye de regreso de sus extremidades inferiores, contribuyen a este riesgo. Este riesgo elevado continúa hasta aproximadamente seis semanas después del parto. Estar en cama o tener una cesárea también aumenta el riesgo de tener TVP.¿Cuáles son los síntomas de la trombosis venosa profunda?
Según el Instituto Nacional del Corazón, los Pulmones y la Sangre, los síntomas de la TVP sólo ocurren en alrededor de la mitad de las personas que tienen esta condición. Los síntomas comunes incluyen:
• Hinchazón en el pie, el tobillo o la pierna, por lo general en un lado
• Dolor de cólicos en la pierna afectada que generalmente comienza en la pantorrilla
• Dolor severo e inexplicable en el pie y el tobillo
• Un área de piel que se siente más caliente que la piel de los alrededores
• La piel sobre el área afectada se torna pálida o de color rojizo o azulado
La gente puede no descubrir que tienen trombosis venosa profunda hasta que han pasado por tratamiento de emergencia para una embolia pulmonar. Una embolia pulmonar es una complicación potencialmente mortal de la TVP en la que una arteria del pulmón se bloquea.
¿Cuáles son las opciones de tratamiento para la trombosis venosa profunda?
Los tratamientos de TVP se enfocan en evitar que el coágulo crezca. Además, el tratamiento intentará prevenir una embolia pulmonar y reducir el riesgo de tener más coágulos.
¿Cuáles son las complicaciones asociadas con la trombosis venosa profunda?
Una complicación importante de la TVP es una embolia pulmonar. Puede desarrollar una embolia pulmonar si un coágulo de sangre se mueve a los pulmones y bloquea un vaso sanguíneo. Esto puede causar graves daños a los pulmones y otras partes de su cuerpo. Debe obtener ayuda médica inmediata si tiene signos de una embolia pulmonar. Estos signos incluyen:
• mareo
• transpiración
• Dolor en el pecho que empeora al toser o inhalar profundamente
• respiración rápida
• tosiendo sangre
• frecuencia cardíaca rápida
quizás pueda interesarte este foro: Trombosis y sus complicaciones